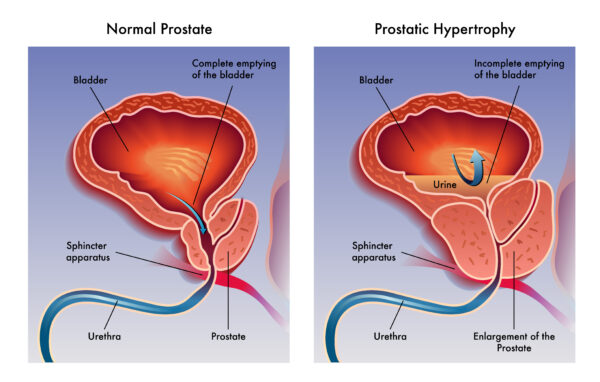
Si vous êtes confronté à des symptômes urinaires gênants liés à une Hypertrophie Bénigne de la Prostate (HBP), vous n’êtes pas seul. Des millions d’hommes dans le monde partagent cette expérience. Fort heureusement, la médecine urologique a fait des pas de géant, offrant aujourd’hui un éventail de solutions chirurgicales et mini-invasives, chacune adaptée à des situations spécifiques. L’objectif principal de ces traitements est d’améliorer votre qualité de vie en réduisant les symptômes du bas appareil urinaire (SBAU) et en prévenant les complications.
Cet article se base sur les recommandations les plus récentes du Comité des Troubles Mictionnels de l’Homme (CTMH) de l’Association Française d’Urologie (AFU) en 2026, pour vous éclairer sur ces options. Nous allons explorer ensemble les différentes techniques, leurs principes, leurs avantages, leurs limites et les points cruciaux à discuter avec votre urologue.
Quand envisager une intervention chirurgicale ou mini-invasive ?
La décision de recourir à une intervention est souvent prise lorsque les traitements médicaux ne sont plus suffisants, ne sont pas tolérés, ou en cas de complications de l’HBP. Ces complications peuvent inclure :
- Des infections urinaires à répétition.
- Une rétention aiguë d’urine récurrente (incapacité à uriner).
- Une insuffisance rénale due à l’obstruction.
- Des calculs dans la vessie.
- Des saignements importants et récurrents liés à la prostate.
Dans d’autres cas, même sans complication majeure, la gêne significative causée par les symptômes peut justifier une intervention pour améliorer votre confort quotidien.
Les techniques « classiques » : Des fondations solides
Depuis des décennies, la chirurgie a prouvé son efficacité. Les techniques ont évolué pour devenir de plus en plus sûres et performantes.
- L’Incision Cervico-Prostatique (ICP)
- Le principe : Imaginez le col de votre vessie, la sortie de la prostate, comme un entonnoir légèrement resserré. L’ICP consiste à faire une petite incision au niveau de ce col pour l’élargir et faciliter le passage de l’urine. C’est une technique simple, souvent réalisée de manière endoscopique (par les voies naturelles, sans cicatrice).
- Pour qui ? Elle est recommandée pour les prostates de petite taille (moins de 30 cm³) et lorsqu’il n’y a pas de lobe médian (une partie spécifique de la prostate qui peut gonfler vers l’intérieur de la vessie).
- Vos avantages : L’ICP est rapide, réduit le risque de saignement et d’hospitalisation. Un atout majeur pour beaucoup d’hommes est la préservation des éjaculations antérogrades (l’éjaculation « normale »), un avantage non négligeable par rapport à d’autres procédures.
- À savoir : Bien que très efficace pour des prostates ciblées, l’ICP présente un risque légèrement plus élevé de devoir réintervenir à long terme par rapport à la Résection Transurétrale de Prostate (RTUP).
- La Résection Transurétrale de Prostate (RTUP) La RTUP a longtemps été la référence, le « Gold Standard » en urologie. Elle se décline en deux variantes : monopolaire et bipolaire.
- Le principe : Votre urologue utilise un instrument fin (un résecteur) inséré par l’urètre pour « raboter » le tissu prostatique qui obstrue le passage. C’est une technique très efficace pour créer un canal large et dégagé.
- RTUP Monopolaire : Utilise un courant électrique monopolaire. Les risques de complications liées à la résorption du liquide d’irrigation ont été réduits, mais il faut une certaine vigilance.
- RTUP Bipolaire : C’est une évolution. Elle utilise un courant bipolaire et du sérum physiologique pour l’irrigation, ce qui rend la procédure plus sûre, notamment en éliminant les risques liés à la résorption liquidienne.
- Pour qui ? La RTUP (monopolaire ou bipolaire) est recommandée pour les prostates de taille moyenne (entre 30 et 80 cm³).
- Vos avantages : La RTUP a fait ses preuves sur le long terme, avec des résultats fonctionnels excellents et durables, améliorant significativement le débit urinaire, la qualité de vie et réduisant les symptômes urinaires. La version bipolaire offre un profil de sécurité amélioré, avec moins de saignements et des durées d’hospitalisation plus courtes.
- À savoir : Les complications peuvent inclure une éjaculation rétrograde fréquente (le sperme remonte dans la vessie), un risque de sténose de l’urètre ou du col vésical, et plus rarement, une incontinence urinaire d’effort.
- L’Adénomectomie Voie Haute (AVH)
- Le principe : C’est la plus ancienne des techniques chirurgicales et elle est réalisée par incision abdominale. Elle permet de retirer l’adénome (la partie de la prostate qui a grossi) de manière très complète.
- Pour qui ? Elle est réservée aux très grosses prostates (souvent plus de 80-100 cm³) ou lorsque d’autres techniques ne sont pas réalisables.
- Vos avantages : L’AVH offre des résultats fonctionnels très durables et une excellente efficacité pour les gros volumes prostatiques. Elle permet également de traiter d’autres problèmes vésicaux (calculs, diverticules) en même temps.
- À savoir : C’est une chirurgie plus lourde, avec une hospitalisation plus longue et un risque de saignement plus important que les techniques endoscopiques. Elle est également associée à une éjaculation rétrograde fréquente et un risque d’incontinence.
Les avancées laser et endoscopiques : Précision et innovation
Ces dernières années ont vu l’émergence de techniques qui visent à réduire la morbidité (les effets secondaires) tout en offrant des résultats comparables, voire supérieurs, aux méthodes traditionnelles.
- La Vaporisation de Prostate au Laser (Greenlight™)
- Le principe : Imaginez un rayon laser qui vaporise instantanément le tissu prostatique en excès. C’est une technique endoscopique qui utilise un laser Greenlight™ pour ouvrir le canal urinaire.
- Pour qui ? Elle est une alternative à la RTUP pour des prostates de taille moyenne (30-80 cm³). Elle est particulièrement intéressante pour les patients sous traitement anticoagulant ou avec des risques hémorragiques importants, car elle offre une excellente hémostase.
- Vos avantages : Moins de saignement, durée d’hospitalisation et de sondage réduites, et des taux de succès élevés, même en ambulatoire.
- À savoir : Les résultats à très long terme avec les lasers de dernière génération sont encore en cours d’évaluation. Il peut y avoir un risque d’incontinence urinaire transitoire en postopératoire immédiat.
- L’Énucléation Endoscopique au Laser (HoLEP, ThuLEP, GreenLEP)
Ici, cher lecteur, nous abordons une technique qui a révolutionné la prise en charge de l’HBP, et pour laquelle les données sont particulièrement solides et prometteuses.
- Le principe : L’énucléation au laser consiste à « détacher » entièrement l’adénome de la capsule prostatique, comme on pèle une orange. Le tissu ainsi détaché est ensuite retiré de la vessie par morcellation (fragmentation et aspiration).
- HoLEP (Laser Holmium) : C’est la technique la plus étudiée et la plus validée dans cette catégorie. Il s’agit de GOLD STANDARD EN 2026 dans la chirurgie de l’adénome de la prostate au laser. Le laser holmium est utilisé pour découper et coaguler les tissus.
- ThuLEP/ThuVEP (Laser Thulium) : Similaire au HoLEP, utilise un laser thulium. Ces techniques sont en plein développement et montrent des résultats comparables. Le laser Thulium est moins efficace que le laser holmium (utilisé pour l’Holep) et rend la procédure plus longue et les volumes traitables plus restreints (+ de 200 grammes non résonable enlaser Thulium- sauf opérateur très entrainé.
- GreenLEP (Laser Greenlight) : Utilise le laser Greenlight pour l’énucléation, offrant une polyvalence entre vaporisation et énucléation.
- Pour qui ? Ces techniques sont recommandées comme une alternative à la RTUP et à l’AVH, quel que soit le volume de la prostate. Elles sont particulièrement indiquées pour les grosses prostates (plus de 80 cm³), où elles rivalisent avec l’AVH tout en étant beaucoup moins invasives.
- Vos avantages :
- Des résultats fonctionnels excellents et durables : De nombreuses études et méta-analyses confirment une amélioration significative et durable de vos symptômes urinaires (débit, IPSS, qualité de vie), comparable voire supérieure à la RTUP, et pour les très grosses prostates, comparable à l’AVH.
- Moins de saignement et de complications : Elles offrent une hémostase supérieure, réduisant considérablement les pertes sanguines, le besoin de transfusion, la durée de sondage et d’hospitalisation par rapport à la RTUP et l’AVH.
- Adapté à tous les volumes : Contrairement à la RTUP, qui a des limites de volume, l’énucléation au laser est efficace pour toutes les tailles de prostate.
- Réduction significative des réinterventions : Le risque de devoir réintervenir à long terme est très faible, témoignant de l’efficacité durable de ces procédures.
- Possibilité d’ambulatoire : Pour certains patients, ces interventions peuvent même être réalisées en ambulatoire, vous permettant de rentrer chez vous le jour même.
- À savoir : Bien qu’efficace, il existe un risque d’incontinence urinaire d’effort transitoire dans les suites immédiates, qui se résout généralement en quelques semaines ou mois. L’éjaculation rétrograde est également une complication fréquente. Ces techniques sont considérées par de nombreux experts comme la nouvelle référence pour la chirurgie de l’HBP, offrant les meilleurs compromis entre efficacité et sécurité.
- L’Adénomectomie Mini-Invasive (cœlioscopique ou robotique) (AMI)
- Le principe : C’est une version moderne de l’AVH, réalisée par de petites incisions (cœlioscopie) ou avec l’aide d’un robot. L’objectif est de reproduire l’efficacité de l’AVH en réduisant la lourdeur de l’opération.
- Pour qui ? C’est une alternative à l’AVH pour les grosses prostates (plus de 80 cm³), en particulier dans les centres ne disposant pas de techniques d’énucléation endoscopique.
- Vos avantages : Elle offre des résultats fonctionnels comparables à l’AVH, mais avec une diminution du saignement, des durées de sondage et d’hospitalisation plus courtes.
- À savoir : Le temps opératoire peut être plus long et le coût potentiellement plus élevé, surtout pour les approches robotiques.
Les techniques mini-invasives émergentes : Un futur prometteur ?
Ces techniques visent à offrir des solutions moins lourdes, parfois en préservant la fonction éjaculatoire, mais avec un recul clinique parfois plus limité.
- L’Embolisation des Artères Prostatiques (EAP)
- Le principe : Cette procédure, réalisée par un radiologue interventionnel, consiste à bloquer les petites artères qui alimentent la prostate en injectant des microsphères. L’objectif est de réduire l’apport sanguin à l’adénome, entraînant sa diminution de volume.
- Pour qui ? L’EAP peut être une option pour les hommes présentant des SBAU modérés à sévères qui souhaitent une approche mini-invasive et sont prêts à accepter des résultats potentiellement moins performants que les chirurgies classiques. Elle nécessite une prostate d’au moins 40 cm³, avec une meilleure efficacité pour les prostates de plus de 80 cm³ non compliquées ( sans lobe médian, sans résidu post- mictionnel important, sans lithiase endovésicale).
- Vos avantages : C’est une procédure mini-invasive, souvent réalisée en ambulatoire, et qui permet de conserver les traitements anticoagulants ou antiagrégants. Elle préserve la fonction éjaculatoire.
- À savoir : Les études montrent que l’EAP améliore les symptômes, mais les résultats fonctionnels (comme le débit urinaire maximal ou la réduction de volume prostatique) sont généralement moins importants que ceux obtenus avec la RTUP ou l’énucléation au laser. Les taux de réintervention après EAP sont plus élevés que ceux de la RTUP ou de l’HoLEP, et le recul clinique à très long terme est moins important. Il existe des risques d’embolisation non ciblée vers d’autres organes (rectum, vessie) nécessitant une expertise technique rigoureuse. Il est donc crucial de discuter en détail de l’équilibre bénéfice/risque et des attentes réalistes avec votre urologue et le radiologue interventionnel.
- L’Aquablation (Aquabeam™)
- Le principe : Une technique robotisée qui utilise un jet d’eau sous haute pression pour détruire le tissu prostatique en excès. La procédure est guidée par échographie en temps réel.
- Pour qui ? Elle est une alternative à la RTUP pour des prostates entre 30 et 80 cm³.
- Vos avantages : Des résultats fonctionnels comparables à la RTUP, avec une préservation significative de l’éjaculation (un taux élevé de conservation de l’éjaculation antérograde) et un profil de complications favorable.
- À savoir : La courbe d’apprentissage pour cette technique est plus courte que pour certaines chirurgies au laser.
- Les Implants Intra-Prostatiques (UroLift™)
- Le principe : Il s’agit de petits implants qui sont placés endoscopiquement pour écarter les lobes prostatiques et ouvrir le canal urinaire, sans retirer de tissu.
- Pour qui ? Pour les hommes avec des SBAU modérés à sévères, sans lobe médian et avec une prostate de moins de 80 cm³, qui souhaitent préserver leur fonction éjaculatoire.
- Vos avantages : C’est une procédure rapide, réalisée sous anesthésie locale, et qui offre une excellente préservation de la fonction sexuelle (pas d’éjaculation rétrograde). Les résultats sont significatifs en termes d’amélioration des symptômes et de la qualité de vie.
- À savoir : L’amélioration des symptômes est souvent moins importante qu’avec la RTUP. Des réinterventions peuvent être nécessaires à plus long terme.
- La Vapeur d’Eau à Haute Pression (Rezum™)
- Le principe : Cette technique utilise de la vapeur d’eau stérile injectée directement dans l’adénome pour détruire le tissu en excès. Le tissu nécrosé est ensuite réabsorbé par le corps.
- Pour qui ? Pour les hommes avec des SBAU modérés à sévères et une prostate entre 30 et 80 cm³, qui souhaitent préserver leur fonction éjaculatoire.
- Vos avantages : Une procédure mini-invasive, de courte durée, qui préserve la fonction éjaculatoire et offre une amélioration significative des symptômes et de la qualité de vie, maintenue à 5 ans.
- À savoir : Un sondage urinaire est nécessaire pendant quelques jours après l’intervention. Les résultats sont marqués, mais peuvent être légèrement inférieurs aux techniques d’énucléation en termes d’amélioration des débits urinaires.
- Le dispositif iTind™
- Le principe : Un petit dispositif temporaire en nitinol est inséré endoscopiquement et déployé dans l’urètre prostatique. Il exerce une pression douce pour remodeler le tissu et créer un canal. Il est retiré après 5 à 7 jours.
- Pour qui ? Pour les patients sélectionnés avec des prostates de moins de 60 cm³, sans lobe médian significatif, qui souhaitent préserver leur fonction sexuelle.
- Vos avantages : Procédure très mini-invasive, rapide, pas d’éjaculation rétrograde, et une amélioration significative des symptômes.
- À savoir : C’est une technique relativement récente, et les experts du CTMH soulignent un recul clinique insuffisant et un manque de comparaisons aux techniques de référence pour la recommander en pratique courante large. L’amélioration des symptômes est souvent moins importante qu’avec les techniques chirurgicales établies.
Comment choisir la meilleure option pour vous ?
Le choix du traitement est une décision très personnelle, prise en étroite collaboration avec votre urologue. Plusieurs facteurs seront pris en compte :
- La taille et la forme de votre prostate : Certaines techniques sont plus adaptées aux petits volumes, d’autres aux grands.
- La sévérité de vos symptômes : Votre niveau de gêne et l’impact sur votre qualité de vie.
- Vos préférences personnelles : Notamment votre souhait de préserver la fonction sexuelle (en particulier l’éjaculation antérograde).
- Vos antécédents médicaux : Vos comorbidités, vos traitements actuels (comme les anticoagulants).
- L’expérience de votre chirurgien et les équipements disponibles dans votre centre.
Votre urologue réalisera un bilan complet (examens cliniques, questionnaires, échographie, et parfois des examens plus poussés comme l’urodynamique) pour discuter avec vous des options les plus appropriées à votre situation. N’hésitez pas à poser toutes vos questions et à exprimer vos préoccupations.
Les progrès rapides dans ce domaine offrent aujourd’hui des solutions de plus en plus personnalisées, visant à réduire la morbidité et à améliorer non seulement vos symptômes urinaires, mais aussi votre qualité de vie globale. Le dialogue ouvert avec votre équipe soignante est votre meilleur atout pour naviguer dans ces choix et trouver le chemin le plus adapté à votre bien-être.



