Résumé
L’embolisation des artères prostatiques (PAE) est une technique endovasculaire de plus en plus utilisée pour traiter l’hyperplasie bénigne de la prostate (HBP) et l’hématurie prostatique chez des patients à risque chirurgical élevé. Globalement la PAE montre une bonne efficacité clinique et un profil de sécurité favorable, mais des complications graves — principalement liées à l’embolisation non ciblée — sont décrites, parfois avec morbidité significative (nécrose du gland, ischémie rectale, ischémie vésicale, abcès prostatique, parfois septicémie ou nécessité d’actes chirurgicaux).
Ce texte synthétique (article de type revue) rassemble les données publiées, quantifie les risques rapportés, explique les mécanismes physiopathologiques sous-jacents et propose des mesures de prévention et de prise en charge. Les principales sources sont des revues systématiques, essais contrôlés et rapports de cas publiés dans la littérature spécialisée.
Introduction
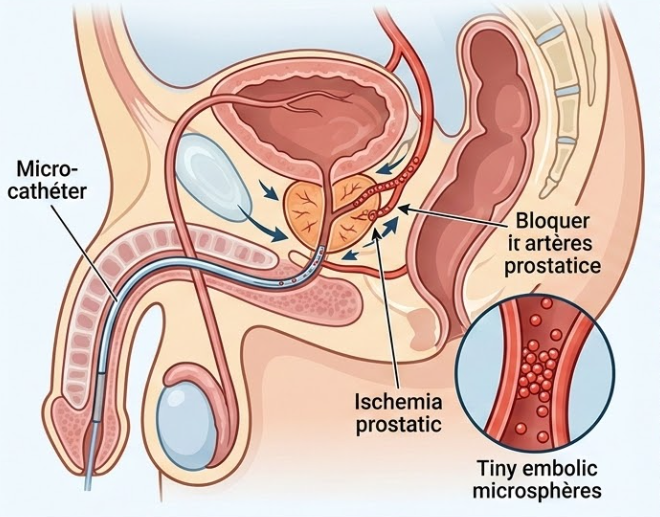
La PAE consiste à occlure sélectivement les artères prostatiques par l’injection de microparticules (PVA, microsphères trisacryl, hydrogel, etc.) afin de provoquer une ischémie focale du tissu prostatique, réduction de volume et amélioration des symptômes urinaires. Depuis la première série descriptive, la technique s’est développée et des études cliniques ont confirmé son efficacité clinique à court et moyen terme chez des patients sélectionnés. Les revues systématiques retrouvent une amélioration significative des scores symptomatiques et un faible taux de complications majeures, mais des complications sévères, bien que rares, sont cliniquement importantes et méritent une compréhension approfondie.
Incidence et profils des complications graves — données publiées
- Taux de complications majeures : les revues systématiques et méta-analyses rapportent que les complications majeures (définies selon critères SIR/Clavien modifiés) sont rares, typiquement de l’ordre de 0,3–1 % dans les séries globales, tandis que les complications mineures (post-embolization syndrome, dysurie, fièvre, rétention aiguë) sont beaucoup plus fréquentes. pubmed.ncbi.nlm.nih.gov
- Post-embolization syndrome (PES) : c’est le syndrome le plus fréquent après PAE (douleur pelvienne, fièvre légère, dysurie) ; son incidence médiane rapportée est ~25% (IQR variable selon les séries). Bien que souvent auto-limité, le PES peut conduire à une hospitalisation pour analgésie/antipyrétique. mdpi.com
- Complications sévères documentées (exemples et fréquence relative dans la littérature) : ischémie/ulcération rectale, nécrose du gland pénien, ischémie vésicale, abcès prostatique et septicémie, thrombose/embolies périphériques, hémorragie nécessitant intervention, et rarement défaillance d’organe liée à infection ou saignement. Ces événements sont décrits surtout sous forme de rapports de cas et petites séries ; leur rareté rend difficile une estimation précise de fréquence au-delà des méta-analyses mentionnées. pubmed.ncbi.nlm.nih.gov
Mécanismes physiopathologiques des complications graves
1.Embolisation non ciblée (Non-Target Embolization — NTE)
- Définition et importance : la plupart des complications sévères proviennent d’un dépôt accidentel de particules en dehors du parenchyme prostatique (vessie, rectum, pénis, vésicules séminales, muscles pelviens), entraînant ischémie et nécrose des structures atteintes. Les causes techniques sont : passage rétrograde ou reflux d’agent embolique, injection dans une branche collatérale non identifiée, anastomoses artérielles imprévues, ou mauvaise position du microcathéter. pmc.ncbi.nlm.nih.gov
- Anatomie et collatéralité : la vascularisation pelvienne est très variable et comprend de fréquentes anastomoses entre l’artère prostatique, l’artère vésicale inférieure, l’artère rectale moyenne/inférieure et des branches pudendales (fournissant le gland). Des variantes (trunk prostato-rectal, artère pudendale accessoire) exposent au risque de NTE si elles ne sont pas identifiées. Ces variantes expliquent pourquoi une même technique peut être sûre chez certains patients et à risque chez d’autres. academic.oup.com
2.Taille et comportement des particules emboliques
- Rôle de la taille : les particules plus petites pénètrent plus distalement et théoriquement induisent une nécrose focale plus étendue du parenchyme prostatique, mais augmentent aussi le risque de passage vers de petits vaisseaux collatéraux et donc de NTE vers organes adjacents. Des essais randomisés montrent que les particules 100–300 μm sont associées à plus d’événements mineurs (dysurie, douleur) que des particules 300–500 μm ; aucun avantage clinique majeur durable clair n’a été démontré avec les plus petites particules. Le choix de la taille influence donc le compromis efficacité/ sécurité. pubmed.ncbi.nlm.nih.gov
3.Reflux, pression d’injection et flux hémodynamique
Un flux sanguin rapide, pression d’injection élevée, ou reflux le long du cathéter favorise la dispersion des particules hors de la cible. Des microcathéters positionnés trop proximaux ou instables augmentent ce risque. L’athéromatose, tortuosité et sténoses modifient la dynamique et peuvent provoquer injection dans des collatérales. pmc.ncbi.nlm.nih.gov
4.Ischémie tissulaire, inflammation et infection secondaire
- Après occlusion artérielle, l’ischémie du tissu cible déclenche inflammation locale, douleur et parfois nécrose. Si la surface muqueuse (ex. rectum, urètre) est atteinte, ulcérations et contamination bactérienne peuvent survenir menant à abcès et septicémie. Un abcès prostatique ou une infection profonde nécessitent souvent drainage et antibiothérapie prolongée. mdpi.com
Autres mécanismes : thrombose, embolies paradoxales, réaction systémique
- Thrombose locale excessive, migration accidentelle d’amas particulaires, ou réaction inflammatoire systémique (rare) peuvent contribuer à la sévérité. Les complications vasculaires de point d’entrée (p.ex. faux anévrysme ou hématome fémoral) sont possibles en lien avec l’accès artériel. pubmed.ncbi.nlm.nih.gov
Illustrations cliniques tirées de la littérature
- Nécrose du gland pénien : plusieurs rapports et petites séries décrivent des cas d’ischémie/ nécrose du gland après PAE, liés à la présence d’anastomoses entre l’artère prostatique et l’artère du gland (branches pudendales/accessory pudendal arteries) ou à un reflux d’emboli. Certains cas ont été traités de façon conservatrice (soins locaux, antibiotiques) ; d’autres ont utilisé l’oxygénothérapie hyperbare avec résolution progressive des lésions rapportée. Ces publications montrent que la sévérité varie (depuis des lésions superficielles jusqu’à nécrose partielle nécessitant débridement). bmcurol.biomedcentral.com
- Ischémie rectale/rectite ischémique : cas décrits d’ulcérations rectales transitoires après PAE, identifiés en post-procédure par rectorragies et endoscopie ; la plupart ont régressé avec traitement conservateur, montrant que l’ischémie peut être transitoire si l’embolie touche seulement des branches collatérales de petit calibre. pubmed.ncbi.nlm.nih.gov
- Lésions des vésicules séminales : hémorragie, ischémie et séquestres prostatiques ont été décrits, confirmant que les structures adjacentes reçoivent parfois flux artériel commun. bmcurol.biomedcentral.com
Facteurs de risque patient-et-procédure
- Variantes anatomiques pelviennes et anastomoses (voir plus haut). academic.oup.com
- Antécédents d’athérosclérose sévère, tortuosité vasculaire et interventions antérieures compliquant la cathétérisation. pubmed.ncbi.nlm.nih.gov
- Choix des particules (taille, type), technique d’injection (vitesse, volume) et expérience opérateur. Les séries montrent que l’utilisation systématique d’imageries intraprocedure (cone-beam CT) réduit l’occurrence de NTE en permettant d’identifier les branches collatérales avant embolisation. pubmed.ncbi.nlm.nih.gov
Prévention — mesures techniques et stratégies d’imagerie
1.Cartographie vasculaire pré-et per-procédure
Angio-TDM/angio-IRM pré-procédure et, surtout, cone-beam CT (CBCT) en per-procédure permettent d’identifier origines aberrantes, anastomoses et perfusion du parenchyme prostatique ; les études montrent que le CBCT a modifié la stratégie dans un pourcentage notable de patients et aide à prévenir la NTE. pubmed.ncbi.nlm.nih.gov
2.Microcathéterisation super-sélective et test-injection
Progression au plus distal possible dans l’artère prostatique, test d’injection et confirmation de perfusion prostatique (CBCT) avant embolisation complète. Si une anastomose dangereuse est visualisée, options : coil occlusion sélective de la branche ou abandon de l’embolisation de ce côté. academic.oup.com
3.Choix des particules
Les séries randomisées et comparatives ne montrent pas de supériorité nette des plus petites particules pour l’efficacité clinique mais documentent davantage d’événements mineurs avec des particules 100–300 μm ; l’utilisation de particules 300–500 μm est courante comme compromis sécurité/efficacité. Le choix doit être individualisé. pubmed.ncbi.nlm.nih.gov
4.Technique d’injection prudente et surveillance fluoroscopique/CBCT
Injection lente, surveillance du reflux, contrôle angiographique fréquent et recours au CBCT de contrôle réduisent la dispersion non voulue. pmc.ncbi.nlm.nih.gov
Reconnaissance et prise en charge des complications graves
1.Diagnostic précoce
- Toute douleur pelvienne sévère persistante, fièvre élevée, saignement rectal, signes cutanés d’ischémie périnéale ou pénienne, dysurie majeure ou signes de sepsis en post-procédure doit conduire à imagerie (angio-TDM/CT-non-contraste pour particules radio-opaques, angioscanner, IRM et endoscopie endorectale/urétrale si besoin) et bilan biologique. sciencedirect.com
2.Traitement conservateur vs interventionnel
- Ischémie légère/transitoire (p. ex. petites ulcérations rectales) : traitement conservateur (analgésie, surveillance, antibiothérapie si suspicion d’infection) ; la plupart des lésions mineures régressent. pubmed.ncbi.nlm.nih.gov
- Nécrose pénienne (glans) : traitements rapportés comprennent soins locaux, antalgiques, antibiotiques, oxygénothérapie hyperbare (HBOT) dans certains cas publiés avec succès; débridement chirurgical si nécrose étendue ou infection. L’HBOT est utile pour améliorer l’oxygénation tissulaire et favoriser la cicatrisation dans des cas d’ischémie sévère documentés. pubmed.ncbi.nlm.nih.gov
- Ischémie vésicale/ulcération nécessitant chirurgie : rares mais peuvent exiger réparation chirurgicale et drainage. pubmed.ncbi.nlm.nih.gov
- Abcès prostatique/septicémie : antibiothérapie ciblée et drainage percutané/surgical selon l’étendue. pubmed.ncbi.nlm.nih.gov
Conséquences fonctionnelles et pronostic
Dans la majorité des patients, les complications graves sont rares et, lorsqu’elles surviennent, une prise en charge adaptée (conservative ± intervention) permet souvent une récupération, mais des séquelles (douleur chronique, dysfonction sexuelle partielle, modifications cutanées persistantes) ont été rapportées. Le pronostic dépend du type et de l’étendue de l’ischémie, de la vitesse de diagnostic et de la qualité de la prise en charge. bmcurol.biomedcentral.com
Éléments de choix et information du patient
Lors du consentement éclairé, il est essentiel d’expliquer que la PAE est généralement sûre mais comporte un faible risque de complications sévères (nécrose/ischémie d’organes adjacents, infection) qui peuvent nécessiter traitements additionnels, parfois chirurgicaux. Le patient doit être informé des alternatives (TURP, résection transurétrale, traitements médicaux) et des bénéfices/risques relatifs. pubmed.ncbi.nlm.nih.gov
Axes d’amélioration et perspectives de recherche
Harmonisation des définitions et du reporting des complications (PES vs complications), registres multicentriques, et études prospectives randomisées comparant techniques d’imagerie, types/tailles d’emboles, et stratégies prophylactiques (coils pour anastomoses) sont nécessaires pour mieux quantifier et réduire les événements sévères. La validation de protocoles CBCT standardisés et d’algorithmes décisionnels pour la gestion des anastomoses dangereuses est un chantier en cours. cvirendovasc.springeropen.com
Conclusion — points clés pratiques
- La PAE est une option thérapeutique efficace pour l’HBP chez des patients sélectionnés, avec un faible taux de complications majeures (≈0,3–1 %) mais une incidence non négligeable de syndrome post-embolisation. pubmed.ncbi.nlm.nih.gov
- Les complications graves résultent majoritairement d’une embolisation non ciblée via des anastomoses pelviennes ou un reflux/dispersion de particules ; la connaissance de l’anatomie vasculaire, la microcathéterisation super-sélective, l’utilisation de CBCT et un choix raisonné de la taille des particules (souvent 300–500 μm) réduisent le risque. academic.oup.com
- La reconnaissance précoce (douleur sévère, signes cutanés/rectaux/urinaires, fièvre) et la prise en charge adaptée (conservative, HBOT, drainage, chirurgie) sont essentielles pour limiter la morbidité. pubmed.ncbi.nlm.nih.gov
MESSAGE À RETENIR :
- L’embolisation des artères prostatiques (PAE) est une des options pour traiter l’hyperplasie bénigne de la prostate, mais elle peut entraîner des complications graves telles que l’ischémie des tissus adjacents et des infections.
- Les complications majeures sont rares, avec une incidence généralement estimée à 0,3 à 1 %, mais le syndrome post-embolisation est relativement commun (25%).
- Les causes principales de complications incluent l’embolisation non ciblée, la taille des particules utilisées et des facteurs techniques lors de la procédure.
- Une surveillance attentive, une cartographie vasculaire préalable et une intervention précoce en cas de complications sont essentielles pour gérer les effets indésirables.
Références (sélection)
- Carnevale FC, et al. Prostate artery embolisation for benign prostatic hyperplasia: a systematic review and meta-analysis. (revue systématique, major complications ~0.3%). pubmed.ncbi.nlm.nih.gov
- Pisco JM, et al. Short- to Midterm Safety and Efficacy of Prostatic Artery Embolization: A Systematic Review. JVIR 2016. (sécurité, profil des complications). pubmed.ncbi.nlm.nih.gov
- Håkime A, et al. Postembolization Syndrome after Prostatic Artery Embolization: A Systematic Review (MDPI) — incidence médiane du PES ~25%. mdpi.com
- Bilhim T, Torres D, et al. Randomized trial 100–300 μm vs 300–500 μm microspheres: effets sur sécurité/efficacité. JVIR 2019. (taille des particules et événements). pubmed.ncbi.nlm.nih.gov
- Zhang JL, Yuan K, Wang MQ, et al. Seminal vesicle abnormalities following prostatic artery embolization. BMC Urol 2018. (lésions vésicule séminale). bmcurol.biomedcentral.com
- Liu J, Gong YY, Ran C, et al. Case report of avascular necrosis of the glans penis after PAE. BMC Urol 2023. (nécrose du gland — cas clinique). bmcurol.biomedcentral.com
- Case reports and small series on ischémie rectale, nécrose pénienne, et rôle de l’HBOT : voir Transient Ischemic Rectitis (Cardiovasc Intervent Radiol 2013) et publications récentes sur HBOT pour necrose du gland. pubmed.ncbi.nlm.nih.gov
- Utilité du cone-beam CT pour réduire la NTE et guider la procédure : articles techniques et revues (JVIR, BJR Open, CVIR Endovascular). pubmed.ncbi.nlm.nih.gov